2026年4月24日

赤ちゃんの肌に赤みやカサカサが出ると「アトピー性皮膚炎かもしれない」と心配になる保護者様は少なくありません。アトピー性皮膚炎は乳児期から発症することがあり、適切な治療とスキンケアによって症状をコントロールできる病気です。
本記事では、赤ちゃんのアトピー性皮膚炎の症状や原因、治療法、日常生活でできる対策について、皮膚科専門医が詳しく解説します。
「赤ちゃんの湿疹が治らない」「乳児湿疹との違いがわからない」「ステロイドを使うのが不安」といった疑問をお持ちの方は、ぜひ最後までお読みください。
赤ちゃんのアトピー性皮膚炎の主な症状

アトピー性皮膚炎は、かゆみを伴う湿疹が慢性的に良くなったり悪くなったりを繰り返す皮膚の病気です。赤ちゃんの場合、症状の出方や部位に特徴があるため、理解しておくことで早期発見につながります。
かゆみを伴う湿疹が慢性的に繰り返す
赤ちゃんのアトピー性皮膚炎の最も特徴的な症状は、強いかゆみを伴う湿疹です。湿疹は一時的に改善しても、再び悪化することを繰り返します。
日本皮膚科学会のアトピー性皮膚炎診療ガイドラインでは、2歳未満の乳児では2ヶ月以上、それ以上の年齢では6ヶ月以上、慢性的に症状が続く場合にアトピー性皮膚炎と診断されます。
赤ちゃんは言葉で「かゆい」と訴えることができないため、次のような仕草や行動がかゆみのサインとなります。
| かゆみのサイン | 具体的な様子 |
|---|---|
| 不機嫌 | いつもより機嫌が悪く、ぐずることが多い |
| 掻く仕草 | 手が届く部位を頻繁に掻こうとする |
| こすりつける | 抱っこしたときに顔をこすりつけてくる |
| 睡眠不足 | かゆみで夜中に何度も目を覚ます |
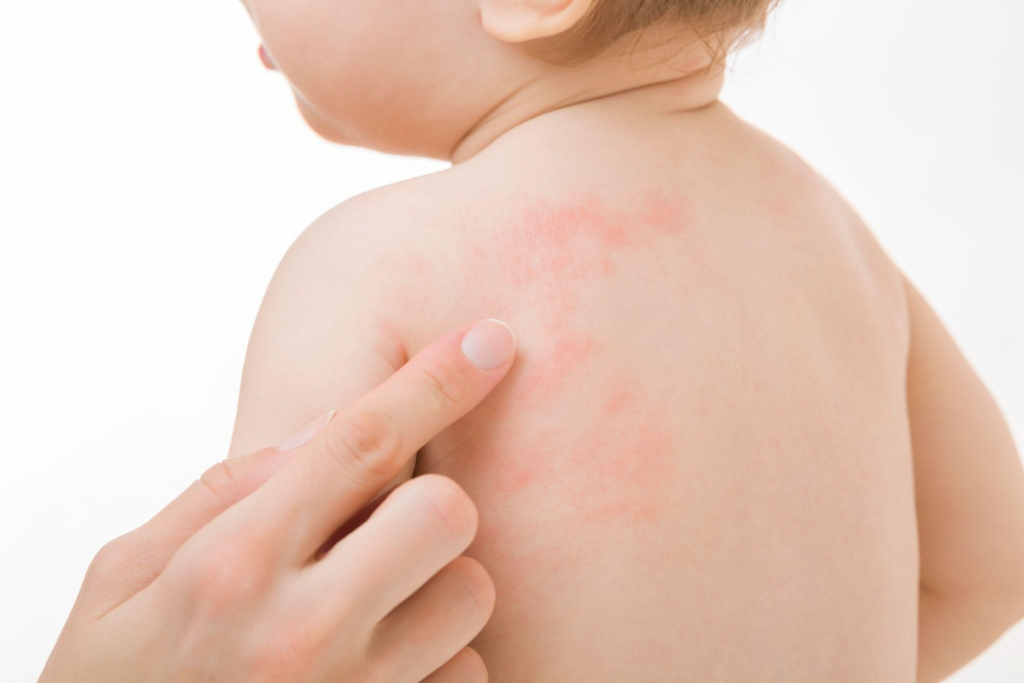
症状が出やすい部位
赤ちゃんのアトピー性皮膚炎は、年齢や発症時期によって症状が出やすい部位が変化します。
乳児期の初期段階では、頭や顔(特に頬やおでこ)に湿疹が現れることから始まります。その後、症状がお腹や背中、手足へと広がっていく傾向があります。
特徴的な症状が出やすい部位は以下の通りです。
| 部位 | 主な症状 |
|---|---|
| 耳の付け根 | ジュクジュクとただれて切れたようになる「耳切れ」 |
| 関節部分(ひじ・ひざ) | 内側や裏側がカサカサと乾燥したり赤く腫れる |
| 手足首のくびれ | カサカサした湿疹ができる |
| お腹や背中 | カサカサとしたブツブツの湿疹が広がる |
湿疹は左右対称に現れることが多く、乾燥から始まり、次第に赤くなります。症状が強い場合は、ブツブツしたり、かゆみが増します。
かきむしりによる悪循環
アトピー性皮膚炎で特につらい症状がかゆみです。赤ちゃんがかきむしることで、湿疹がさらに悪化する悪循環に陥ります。
皮膚のバリア機能が低下した状態で掻きむしると、皮膚がさらに傷つき、外部からアレルゲンや刺激物質が侵入しやすくなります。これにより炎症が悪化し、かゆみも強くなります。
かゆみによって赤ちゃんが十分に眠れない、機嫌が悪いといった状態が続くと、お世話をする保護者にとっても精神的な負担となります。
かきこわしを予防するためには、以下の対策が有効です。
- 赤ちゃんの爪を常に短く切り、角を丸くしておく
- ベビー用の爪やすりで爪をなめらかに保つ
- 必要に応じて手にミトンをつける
- かゆみがひどい場合は早めに医療機関を受診する
経過が長引くと、皮膚がかたくなりゴワゴワしてくることもあります。早期に適切な治療を開始することで、このような悪循環を断ち切ることが大切です。
乳児湿疹とアトピー性皮膚炎の違い
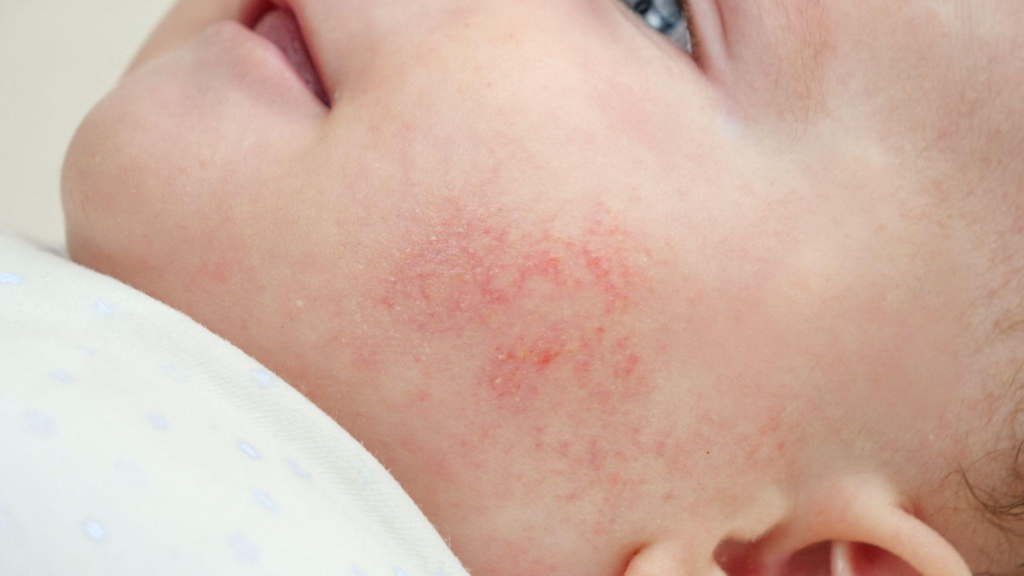
乳児湿疹は、生後0ヶ月から1歳頃までの赤ちゃんに見られる湿疹の総称です。新生児ざ瘡(赤ちゃんニキビ)や乳児脂漏性皮膚炎など、さまざまな湿疹を含みます。これらは生後1〜2ヶ月頃に、ほほやおでこを中心に現れます。
乳児湿疹の多くは、皮脂の分泌が活発になることで起こる一時的な肌トラブルです。適切なスキンケアを続けることで、肌のバリア機能が整うにつれて徐々に改善していきます。
一方、アトピー性皮膚炎は、かゆみを伴う湿疹が慢性的に良くなったり悪くなったりを繰り返す病気です。早い場合は生後2〜3ヶ月頃から、遅くとも生後4ヶ月頃から症状が現れます。
両者の主な違いを表にまとめました。
| 項目 | 乳児湿疹 | アトピー性皮膚炎 |
|---|---|---|
| 発症時期 | 生後1〜2ヶ月頃 | 生後2〜4ヶ月以降 |
| 経過 | 一時的、徐々に改善 | 慢性的に繰り返す(2ヶ月以上) |
| かゆみ | 比較的軽い | 強いかゆみを伴う |
| 改善傾向 | スキンケアで改善しやすい | 治療が必要、繰り返す |
| 特徴的な部位 | 顔中心 | 耳切れ、関節部分など |
ただし、月齢が低い時期には両者の区別がつきにくいため、最初は乳児湿疹と診断されても、その後の経過を見てアトピー性皮膚炎と診断されることもあります。
重要なのは、乳児湿疹であってもアトピー性皮膚炎であっても、早期から適切なケアと治療を行うことです。湿疹を長引かせると、皮膚のバリア機能がさらに低下し、食物アレルギーなど他のアレルギー疾患のリスクが高まることが分かっています。
湿疹が2ヶ月以上続く場合や、スキンケアを続けても改善が見られない場合は、自己判断せず皮膚科を受診してください。
赤ちゃんのアトピー性皮膚炎はいつから診断できる?

赤ちゃんのアトピー性皮膚炎の診断には、症状の経過観察が必要です。月齢が低い時期は乳児湿疹との区別が難しいため、診断までに時間がかかることがあります。
診断の時期と基準
赤ちゃんのアトピー性皮膚炎は、早ければ生後2〜3ヶ月頃から発症します。しかし、月齢が低い場合には乳児湿疹との区別がつきにくいため、いったんは乳児湿疹と診断され、経過を見ることが多いです。
日本皮膚科学会のアトピー性皮膚炎診療ガイドラインでは、次の3つを診断基準としています。
- かゆみがある
- 特徴的な皮疹と分布がみられる
- 慢性的に繰り返す(2歳未満で2ヶ月以上、その他年齢では6ヶ月以上)
赤ちゃんは言葉で伝えられないため、抱っこ時に顔をこすりつける、皮膚に掻き傷があるなどの様子からかゆみを判断します。
血液検査について
アトピー性皮膚炎の診断や状態把握のために、血液検査が行われることがあります。
| 検査項目 | 目的 |
|---|---|
| TARC・SCCA2 | 重症度の評価 |
| 特異的IgE抗体検査 | アレルゲンの特定 |
ただし、血液検査でアレルゲンが陽性でも、必ずしも悪化因子とは限りません。血液検査だけで食物を除去することは適切ではなく、実際の症状との関連を見極める必要があります。
赤ちゃんへの血液検査の実施は、医療機関によって方針が異なります。気になる症状がある場合は、お気軽にご相談ください。
赤ちゃんがアトピー性皮膚炎になる3つの原因

アトピー性皮膚炎の発症には、複数の要因が複雑に関わっています。主な原因は、以下の3つです。
- アトピー素因
- バリア機能の低下
- 外的要因
原因①アトピー素因(遺伝的体質)
アトピー性皮膚炎は、生まれつきの「アトピー素因」が基礎にあります。アトピー素因とは、アレルギー反応を引き起こしやすい体質のことです。
遺伝的な要素があるため、血縁関係のある家族にアレルギー性疾患を持つ人がいる場合、赤ちゃんもアトピー性皮膚炎を発症しやすい傾向があります。
家族歴として関連するアレルギー性疾患には、以下のようなものがあります。
- アトピー性皮膚炎
- 気管支喘息
- アレルギー性鼻炎
- 花粉症
- アレルギー性結膜炎
- 食物アレルギー
ただし、家族にアレルギー疾患がある場合でも、必ずしも赤ちゃんがアトピー性皮膚炎を発症するわけではありません。
原因②バリア機能の低下
皮膚のバリア機能とは、肌内の水分を保持し、外的刺激が肌内に侵入するのを防ぐ役割のことです。
アトピー性皮膚炎の方の皮膚では、このバリア機能が低下しており、アレルゲンなどの刺激が肌内に侵入しやすくなっています。バリア機能が低下する原因として、セラミドなどの保湿成分の減少が挙げられます。
特に赤ちゃんの肌は、大人の肌と比べて十分に発達しておらず、バリア機能が未成熟な状態です。赤ちゃんの皮膚は大人よりも薄く、乾燥しやすく外部刺激に敏感です。
バリア機能が低下すると、ダニ、花粉、ほこり、食べ物、カビといったアレルゲンが侵入しやすくなります。これらが免疫細胞と結びつき、炎症を引き起こします。
また、かゆみを感じる神経が皮膚の表面まで伸びてきて、かゆみを感じやすい状態となります。掻くことでさらにバリア機能が低下するという悪循環に陥ります。
原因③外的要因(環境因子)
赤ちゃんは生理機能が未成熟なため、大人では気にならないほこりや刺激が、大きなリスクになります。生活環境を整えることも重要です。
赤ちゃんに特に影響する外的要因として、以下が挙げられます。
| 外的要因 | 具体例 |
|---|---|
| 食事のよごれ | 口周りや手の食べこぼしを強く拭く |
| かきむしり | 掻くことで肌が傷つきバリア機能が低下 |
| 衣類の刺激 | 化学繊維やチクチクする素材 |
| 汗 | 汗をかいたまま放置すると刺激に |
| ハウスダスト | ダニ、ほこり、カビ、ペットの毛 |
| 乾燥 | 空気の乾燥による皮膚の水分蒸発 |
食事のよごれを拭く際は、やわらかいタオルで優しく押さえるように拭き取ります。力を入れてゴシゴシ拭くと、肌が傷ついてしまいます。
また、赤ちゃんが掻きむしらないよう、爪を短く切り、角を丸くしておくことも大切です。
赤ちゃんのアトピー性皮膚炎の治療法

アトピー性皮膚炎の治療は、スキンケア、薬物療法、環境整備の3つが基本となります。これらを適切に組み合わせることで、症状をコントロールし、良い皮膚状態を維持できます。
ステロイド外用薬による治療
かゆみや湿疹など肌の炎症を抑える治療の中心となるのが、ステロイド外用薬(塗り薬)です。
ステロイド外用薬には、皮膚の炎症を抑える優れた効果があります。医師は症状の程度や塗布する部位を考慮して、適切な強さの薬を処方します。
赤ちゃんに処方されることが多いステロイド外用薬の例を示します。
| 強さ | 主な薬剤名 |
|---|---|
| 弱い(Mild) | キンダベート軟膏、ロコイド など |
| 強い(Strong) | フルコート、リンデロンV など |
ステロイド外用薬の副作用を心配される保護者の方は多くいらっしゃいます。しかし、医師の指示通りに使用すれば、重篤な副作用はほとんどありません。
自己判断で使用を中止すると、見た目はきれいでも皮膚の深部で炎症がくすぶり、すぐに再発します。指示された用量・用法・期間を守って使用し、必ず再診を受けてください。
症状が治まった後は、非ステロイド外用薬や保湿剤に切り替え、炎症のない状態を維持していきます。
非ステロイド外用薬による治療
ステロイド外用薬と同様に皮膚の炎症を抑える働きがある、非ステロイド外用薬も使用されます。
主な非ステロイド外用薬には以下があります。
| 薬剤名 | 使用可能年齢 | 特徴 |
|---|---|---|
| モイゼルト軟膏 | 生後3ヶ月以上 | 長期使用しても皮膚の菲薄化が生じない |
| コレクチム軟膏 | 生後6ヶ月以上 | ステロイドと異なる作用機序で炎症を抑制 |
| プロトピック軟膏 | 2歳以上 | 顔など皮膚の薄い部位に適している |
これらの薬剤は、ステロイド外用薬のような皮膚の菲薄化(ひはくか:皮膚が薄くなること)などの副作用がないという利点があります。
ただし、皮膚の炎症を抑える効果はステロイド外用薬の方が優れているため、急性期(皮膚が赤くかゆみが強い時)はステロイド外用薬を使用し、症状が改善したら非ステロイド外用薬に切り替えるなど、適切に使い分けます。
使い分けの方法については、医師とよく相談してください。
保湿剤によるスキンケア
アトピー性皮膚炎の治療で大切なのは、肌のバリア機能を回復させることです。そのために重要なのが、保湿剤による毎日のスキンケアです。
保湿剤には、乾燥などで失われた肌の水分を補いながら逃さないよう膜をつくる役割があります。バリア機能が保たれると、皮膚にアレルゲンが入り込むのを防ぐ効果も期待できます。
保湿剤の塗り方のポイントは以下の通りです。
- 1日1回はお風呂に入れて、ベビーソープで汗や皮脂を洗い流す
- 入浴後5分以内を目安に、できるだけ早く保湿する
- 顔と全身にまんべんなく塗る
- チューブタイプは人差し指の第1関節分、ローションは1円玉大が1単位の目安
- 朝、外出前、食事後など、1日に何度塗っても構わない
保湿剤は赤ちゃん用の低刺激なものを使ってください。水分と油分がバランスよく配合された乳液タイプ、またはやわらかいクリームタイプが塗りやすくおすすめです。
保湿剤は病院で処方してもらえるほか、市販のベビー用保湿剤も多く販売されています。赤ちゃんの肌に合うものを選びましょう。
かゆみ止めの内服薬
症状によっては、外用薬と併せて、抗ヒスタミン薬や抗アレルギー薬といったかゆみ止めの内服薬が処方されることがあります。
かゆみを抑えることで、次のような効果が期待できます。
- かきこわしを防いで肌の回復を早める
- 赤ちゃんがよく眠れるようになる
- 生活の質が向上する
内服薬は皮膚の炎症そのものを抑えることはできないため、あくまでかゆみが強い間の補助的な治療です。ステロイド外用薬と保湿剤によるスキンケアが治療の基本となります。
赤ちゃんのアトピー対策と予防法

アトピー性皮膚炎の悪化を防ぎ、発症リスクを低減するためには、日常生活でのケアが重要です。家庭でできる具体的な対策を紹介します。
新生児期から毎日保湿する
赤ちゃんの肌のバリア機能は未熟なため、外部からの刺激を受けやすい状態です。保湿をしっかり行ってバリア機能を高めることが重要です。
特にアレルギー疾患の家族歴がある赤ちゃんでは、保湿ケアが有効である可能性が示されています。
2014年の国立成育医療研究センターの研究では、新生児期から保湿剤を塗布することで、アトピー性皮膚炎の発症リスクが3割以上低下したと報告されています。ただし、その後の大規模な研究では効果が確認できなかったものもあり、現在は研究が続けられています。
保湿ケアのポイントは以下の通りです。
- できるだけ生後すぐから保湿ケアを始める
- 毎日継続して保湿する
- 乾燥しやすい部位はこまめに保湿する
- 赤ちゃん用の低刺激な保湿剤を使う
将来のつるつる肌を守るためにも、新生児期からの保湿ケアをおすすめします。
入浴後は素早く保湿する
お風呂上がりは急速に水分が失われ、肌が最も乾燥しやすいタイミングです。入浴後5分以内を目安に、できるだけ早く保湿することを心がけましょう。
入浴・洗浄時のポイントは以下の通りです。
| ポイント | 具体的な方法 |
|---|---|
| 毎日入浴する | 1日1回はお風呂に入れて汗や皮脂を洗い流す |
| よく泡立てる | ベビーソープは手のひらでしっかり泡立ててから使う |
| 手で洗う | タオルやスポンジは刺激になるため手で優しく洗う |
| すみずみまで洗う | 耳のまわり、関節の内側など洗い忘れしやすい部分も丁寧に |
| 長湯を避ける | 温まりすぎると入浴後のかゆみが強くなる |
| 素早く保湿 | 入浴後5分以内に全身に保湿剤を塗る |
顔もよだれや食べかすがついていることが多いため、すばやく洗って水気をふき取り、保湿してあげましょう。
また、たくさん汗をかいた後はシャワーで汗を流し、下着は新しいものに取り替えてください。
肌に優しい衣類や寝具を選ぶ
赤ちゃんの肌に直接触れる衣類や寝具は、こまめに取り替えて常に清潔にすることが大切です。
素材選びのポイントは以下の通りです。
- 肌触りがよく汗を吸水しやすい素材を選ぶ
- オーガニックコットンなど天然素材がおすすめ
- 化学繊維やチクチクする素材は避ける
- 洗濯後は柔軟剤の使用を控えめにする
また、寝具にはダニが繁殖しやすいため、定期的に掃除機をかけることも効果的です。
室内の湿度と清潔さを保つ
アトピー性皮膚炎を悪化させる要因を、生活環境から排除することも大切です。
室内環境を整えるポイントは以下の通りです。
| 対策 | 具体的な方法 |
|---|---|
| こまめに掃除する | 掃除機をかけてハウスダストを除去 |
| 適切な湿度を保つ | 冬場は加湿器で乾燥を防ぐ(40〜60%が目安) |
| 換気する | 湿度が高すぎるとダニやカビが増殖するため換気も重要 |
| 空気清浄機を活用 | ほこりや花粉の除去に効果的 |
ハウスダストの代表例として、ダニ、ダニの死骸やフン、ほこり、カビ、ペットの毛などがあります。これらはアトピー性皮膚炎の悪化要因となるため、こまめな掃除が重要です。
洗いすぎや過度な消毒を避ける
皮膚の常在菌や腸内細菌は、皮膚や腸のバリア機能を助ける役割を果たしています。これらを最適な状態に保つことも大切です。
清潔にすることは重要ですが、過度な清潔志向は逆効果になることがあります。
- 赤ちゃんに過度な消毒をしない
- 皮膚を毎日石けんで洗う場合は、皮脂を落としすぎないよう注意する
- 洗浄後はしっかり保湿する
皮脂は適度にあることで、皮膚を外的刺激から守っています。洗いすぎや過度な消毒で必要な常在菌まで取り除いてしまわないよう、バランスを意識しましょう。
食物アレルギーとアレルギーマーチについて
アトピー性皮膚炎は、食物アレルギーや他のアレルギー疾患と深く関係しています。早期から適切な治療を行うことで、将来的なアレルギー疾患の予防につながります。
食物アレルギーとの関係
アトピー性皮膚炎と食物アレルギーは深く関係しており、アトピー性皮膚炎の重症度と食物アレルギーの発症率は相関するというデータがあります。
アトピー性皮膚炎の場合、皮膚のバリア機能が低下しているため、チリやほこりとなった食物が皮膚から体内に侵入しやすくなっています。また、皮膚に炎症があるために、食物アレルギーの発症に関係するIgE抗体が産生されやすいという特徴があります。
このメカニズムは「経皮感作(けいひかんさ)」と呼ばれ、皮膚から侵入したアレルゲンによって体内でアレルギー反応が引き起こされます。
乳児の食物アレルギーの原因となる食物で最も多いのは鶏卵で、次に牛乳、小麦です。
アトピー性皮膚炎の治療をきちんと行い、皮膚のバリア機能を高めて炎症をコントロールすることが、食物アレルギーを予防することにつながる可能性があると考えられています。
アレルギーマーチとは
アレルギー疾患が、次から次へと発症する様子を行進に例えて「アレルギーマーチ」と言います。
アトピー性皮膚炎の乳幼児は、その後の食物アレルギーや気管支喘息、アレルギー性鼻炎など、他のアレルギー疾患を発症しやすいことが知られています。
典型的なアレルギーマーチの流れは以下の通りです。
| 年齢 | 発症しやすいアレルギー疾患 |
|---|---|
| 乳児期(0〜1歳) | アトピー性皮膚炎、食物アレルギー |
| 幼児期(2〜5歳) | 気管支喘息 |
| 学童期以降 | アレルギー性鼻炎、花粉症 |
アトピー性皮膚炎で皮膚のバリアが破壊されていると、環境中のさまざまなアレルギー物質が皮膚から体内に入ってきます。体内でアレルギー反応が引き起こされ、他のアレルギー疾患の原因になってしまうのです。
早期治療で他のアレルギー疾患を予防
経皮感作を防ぎ、後のさまざまなアレルギー疾患を予防するためには、早期からの湿疹やアトピー性皮膚炎の治療が大切です。
国立成育医療研究センターの研究では、アトピー性皮膚炎のある乳児に対して湿疹をしっかり治療しながら加熱鶏卵を少量ずつ経口摂取させることで、卵アレルギーの発症を減少させることができることが分かりました。
ただし、アトピー性皮膚炎の治療が十分でなかった場合には効果が低いことも明らかになっています。
このことからも、早い時期から正しい治療を行い、皮膚を良い状態に保つことが大切だといえます。
乳児期のアトピー性皮膚炎の診断や治療が遅れると、食物アレルギーになりやすくなります。湿疹が2ヶ月以上続く場合や、スキンケアを続けても改善が見られない場合は、早めに皮膚科を受診しましょう。
赤ちゃんのアトピー性皮膚炎でよくある質問

赤ちゃんのアトピー性皮膚炎について、保護者の方からよく寄せられる質問にお答えします。
Q.ステロイド外用薬は副作用が心配です。
医師の指示通りに使用すれば、重篤な副作用はほとんどありません。医師は症状の程度や部位を考慮して適切な強さの薬を処方しています。自己判断で中止すると、かえって治療期間が長引きます。不安なことがあれば遠慮なくご相談ください。
Q.プールや海水浴は避けるべきですか?
プールの塩素や海水は皮膚を刺激します。楽しんだ後は必ずシャワーで洗い流し、可能であれば石けんで洗浄してください。その後、保湿剤やステロイド外用薬を塗布すれば問題ありません。
Q.食事制限は必要ですか?
特定の食べ物が明らかに悪化に関与している場合を除き、予防的な食事制限は推奨されていません。赤ちゃんの食事制限は栄養障害のリスクがあります。血液検査だけで食物を除去せず、まずはステロイド外用薬による治療を十分に行うことが大切です。
まとめ

赤ちゃんのアトピー性皮膚炎は、かゆみを伴う湿疹が慢性的に繰り返す皮膚の病気です。症状が2ヶ月以上続く場合は、早めに皮膚科を受診しましょう。
発症の原因は、アトピー素因、バリア機能の低下、外的要因が関わっています。治療の基本は、ステロイド外用薬、保湿剤によるスキンケア、環境整備の3つです。医師の指示通りに治療を継続することが大切です。
予防には、新生児期からの毎日の保湿が効果的です。早期から適切な治療を行うことで、食物アレルギーや気管支喘息などのアレルギーマーチを予防できる可能性があります。
保谷駅前皮膚科では、子育て経験のある女性皮膚科専門医が、お子様の肌のお悩みに寄り添った診療を行っています。赤ちゃんの湿疹やアトピー性皮膚炎について気になることがございましたら、お気軽にご相談ください。






